RESISTENCIAS A ANTIRRETROVIRALES

TRATAMIENTO ANTIRRETROVIRAL
En el ciclo infectivo del VIH existen varios pasos clave que han sido elegidos para el diseño de fármacos antirretrovirales que bloquean la replicación del virus. Las proteínas del virus o enzimas fundamentales de varios de esos pasos del ciclo son la retrotranscriptasa (RT) que convierte el ARN viral a ADN (transcripción), la proteasa (PR) que participa en la maduración del virión o formación del virus infectivo y la integrasa (IN) que integra el ADN viral en el genoma del hospedador.
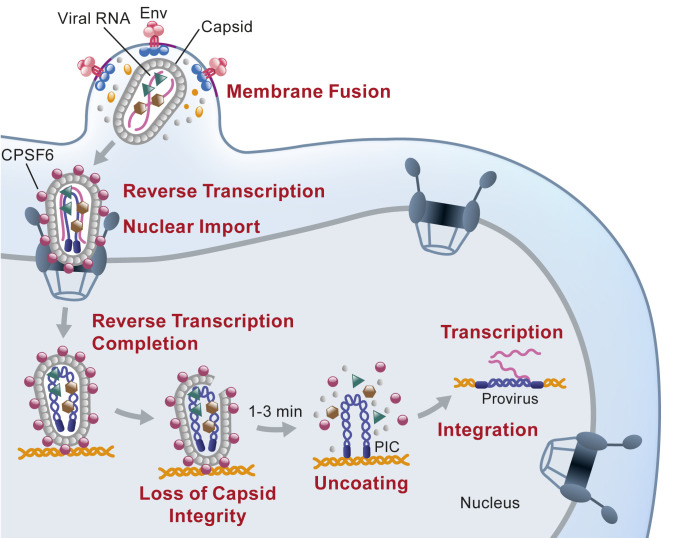
Ciclo del VIH. Li C, et al. doi: 10.1073/pnas.2019467118.
Estas tres enzimas son las dianas moleculares de las principales familias de fármacos antirretrovirales. Una familia son los inhibidores de la transcriptasa inversa que inhiben específicamente a la RT del VIH-1 y que pueden ser análogos (ITIAN) y no análogos de nucleótidos (ITINAN). Otras familias son los inhibidores de la proteasa (IP) y los inhibidores de la integrasa (INI). La triple combinación de 2 ITIAN más un tercer fármaco (ITINAN, IP o INI) es la base del tratamiento antirretroviral actual. Otros fármacos disponibles incluyen inhibidores de entrada, fusión, y los nuevos inhibidores de maduración, entre otros, que se combinan con otros fármacos antirretrovirales “clásicos”.
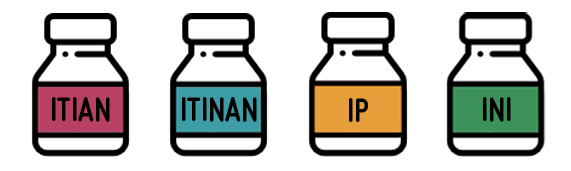
Principales familias de fármacos antirretrovirales
OBJETIVOS DEL TRATAMIENTO ANTIRRETROVIRAL
Hasta hoy no existe un tratamiento que cure el VIH erradicando por completo al virus. El tratamiento antirretroviral sólo puede reducir el número de virus en el cuerpo, al bloquear la replicación viral, pero no puede evitar que el genoma del virus se esconda dentro del material genético (ADN) de las células infectadas (reservorio celular), o en partes concretas del cuerpo (reservorios anatómicos) donde los fármacos no llegan, como es el cerebro, entre otros.
Sin embargo, al reducir la cantidad del virus en el cuerpo, el tratamiento antirretroviral evita que el VIH mate a células importantes de nuestro sistema inmune, ayudando a preservar el funcionamiento del sistema inmunológico. De esta manera se reduce la morbilidad asociada al VIH y se evita la progresión a SIDA, mejorando la calidad de vida de las personas que están infectadas.
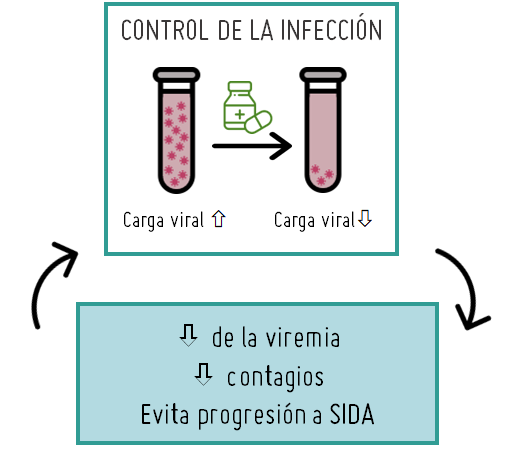

Para lograr estos objetivos es imprescindible empezar el tratamiento lo antes posible (tratamiento precoz) y tomar los antirretrovirales siguiendo bien la prescripción médica (buena adherencia). Estos factores dependen, en gran medida, de una cobertura sanitaria adecuada que facilite el diagnóstico precoz del VIH y el seguimiento clínico periódico del paciente para ver cómo evoluciona su estado inmunológico, ver si el tratamiento está siendo eficaz disminuyendo la carga viral y, en caso de que no sea así, conocer si el tratamiento no ha actuado por la selección de cepas de virus resistentes a uno o varios fármacos antirretrovirales. La OMS recomienda realizar un análisis de resistencias en la población infectada antes de empezar la terapia para ver si el paciente se infectó por virus resistentes, y también en población tratada con antirretrovirales para saber cuántos han fracasado al tratamiento porque se ha seleccionado virus resistentes.
FRACASO DEL TRATAMIENTO ANTIRRETROVIRAL
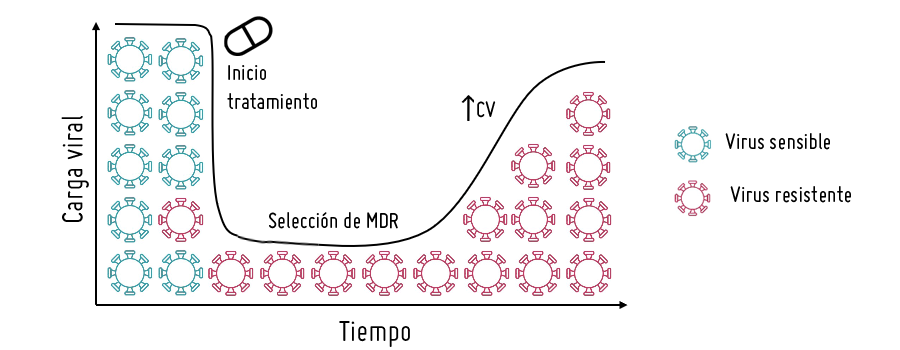
El fracaso terapéutico provocado por resistencias a fármacos antirretrovirales o fracaso virológico se define como una supresión virológica incompleta con carga viral detectable o rebrotes persistentes tras haber conseguido una carga viral indetectable previamente. Dado que el tratamiento actual no suprime por completo la replicación viral, sino que sólo consigue niveles bajos del virus, es posible que los fármacos seleccionen variantes del VIH portadoras de mutaciones que reduzcan la susceptibilidad del virus a uno o varios fármacos antirretrovirales incluidos en el tratamiento o lo hagan resistente a éstos. Las mutaciones de resistencia (MDR) también se pueden seleccionar por una mala adherencia al tratamiento, pautas inadecuadas o niveles insuficientes de fármacos. Para evitar la selección de mutaciones de resistencia, los fármacos antirretrovirales se utilizan en combinación y puede cambiarse el régimen si se detecta un fracaso, sustituyendo los antirretrovirales afectados por otros aún capaces de afectar el crecimiento viral.
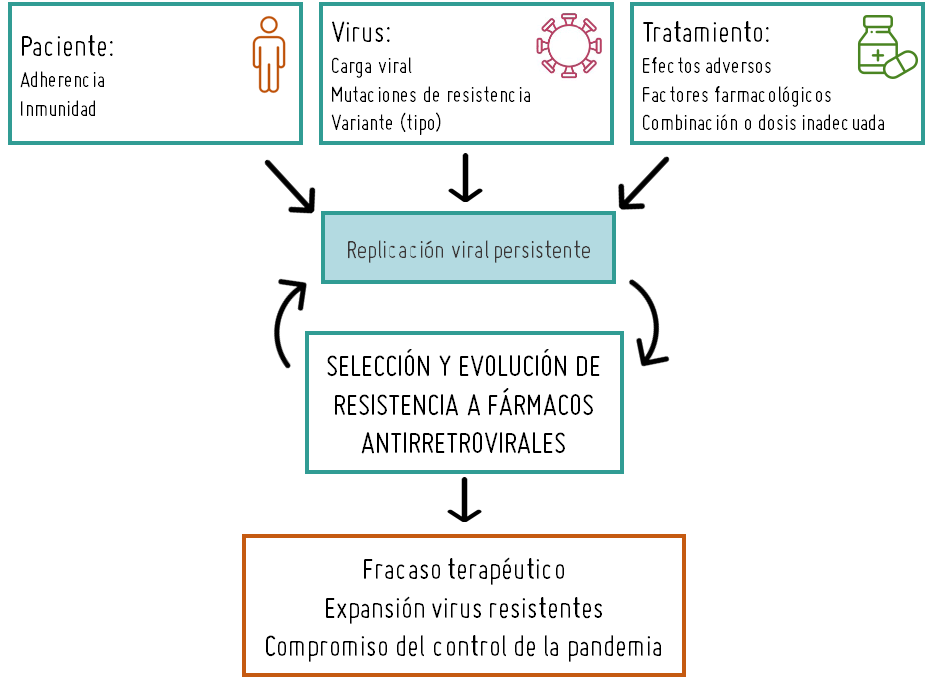
Selección de resistencias en VIH
MUTACIONES DE RESISTENCIA
Las mutaciones de resistencia son cambios en zonas del genoma del virus (principalmente en las zonas que codifican a las proteínas diana de fármacos antirretrovirales) que reducen la actividad del fármaco antirretroviral mediante distintos mecanismos. Sin embargo, no todas las MDR tienen la misma importancia. Existen MDR primarias o principales, que afectan de manera importante a la susceptibilidad a uno o varios fármacos, determinan la resistencia farmacológica del virus que las llevan, y pueden disminuir la capacidad replicativa o fitness del virus. También existen las MDR secundarias que impactan menos en la resistencia, pero algunas pueden modularla al aumentar la replicación viral, estando alguna de ellas presentes de manera natural en algunas variantes del VIH. Las MDR también pueden ser transmitidas, cuando aparecen en pacientes que nunca han recibido tratamiento antirretroviral (pacientes naïve) o adquiridas que son las que se seleccionan en pacientes que han recibido tratamiento antirretroviral.
Selección de resistencias en VIH
Para detectar las MDR a nivel clínico se usan técnicas genotípicas, que consisten en amplificar mediante PCR regiones del genoma del VIH que codifican proteínas virales dianas de antirretrovirales (generalmente proteasa, transcriptasa inversa e integrasa) para obtener sus secuencias, donde se pueden identificar las MDR e inferir su efecto en la susceptibilidad frente a cada uno de los fármacos antirretrovirales en uso terapéutico tras introducirlas en webs especializadas.
Una vez identificadas las mutaciones y su impacto en la susceptibilidad a los fármacos antirretrovirales, se puede ajustar el régimen de tratamiento del paciente eliminando los fármacos más afectados para que siga siendo efectivo, evitando un aumento de la carga viral y sus consecuencias en la salud del paciente

PROYECTOS SOBRE RESISTENCIA A FÁRMACOS ANTIRRETROVIRALES
En EPIMOLVIH llevamos años estudiando las mutaciones de resistencia a fármacos antirretrovirales en cohortes de niños y adultos con VIH de España y de países con recursos limitados en África y Latinoamérica, donde la monitorización de resistencias es insuficiente o ausente por motivos logísticos y económicos. Identificamos las mutaciones y su impacto en la susceptibilidad a cada fármaco, así como su presencia natural en cada una de las variantes del VIH (tipos, grupos, subtipos y recombinantes CRF). Además informamos a los clínicos locales de las resistencias que tienen sus pacientes incluidos en los estudios para que puedan hacer una intervención terapéutica y retirar los fármacos afectados por otros mejores cuando sea posible. Por último, publicamos en revistas internacionales los datos de prevalencia de las resistencias transmitidas y adquiridas en las cohortes de estudio para que los gobiernos estén al tanto y puedan modificar en las guías terapéuticas los regímenes de primera línea y de rescate si fuera necesario, ya que si no se controla la circulación de cepas resistentes al virus se puede comprometer el control de la pandemia por VIH en estos países.
Debido a su importancia, incluimos el estudio de MDR en la mayoría de nuestros proyectos. Puedes encontrar nuestros estudios sobre resistencias a fármacos antirretrovirales del VIH en diversas publicaciones y tesis doctorales.
¿Quieres colaborar con nosotros para continuar avanzando en la investigación las resistencias al tratamiento del VIH?
Tú también puedes aportar tu granito de arena para continuar avanzando en la investigación de las resistencias a fármacos antirretrovirales frente al VIH y mejorar el régimen de tratamiento en los países de recursos limitados
¿Quieres colaborar?
Únete a nuestro grupo de Teaming por sólo un euro al mes o dona lo que consideres como particular o empresa.
¡Juntos por el avance en la investigación de resistencias a fármacos antirretrovirales en el VIH!



